Con células del líquido amniótico, científicos crean "miniórganos".
Científicos crearon miniórganos a partir de células que flotan en el líquido que rodea al feto en el útero, avance que consideran que podría abrir nuevas áreas de la medicina prenatal. El estudio fue publicado en la revista Nature Medicine.
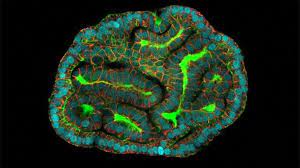
El objetivo del estudio es abrir nuevas áreas de la medicina prenatal. En la imagen aparece un miniórgano de riñón hecho con la técnica desarrollada.
Fotografía de Giuseppe Calà, Paolo De Coppi y Mattia Gerli, tomada del diario La Jornada.
Los "miniórganos" u “organoides” son pequeñas estructuras simplificadas que pueden usarse para probar nuevos tratamientos médicos o estudiar cómo funcionan los órganos reales que imitan, ya sean sanos o enfermos.
Investigadores del Colegio Universitario de Londres y del Hospital de la Calle Great Ormond, también de Reino Unido, recolectaron células de muestras de líquido amniótico tomadas en doce embarazos como parte de pruebas prenatales de rutina. Luego, por primera vez, desarrollaron miniórganos a partir de células extraídas durante gestaciones activas. Imaginan que su enfoque podría eventualmente ayudar a los médicos a vigilar y tratar condiciones congénitas antes del nacimiento y desarrollar terapias personalizadas para un bebé en el útero.
Los directores del estudio, Paolo De Coppi y Mattia Gerli, en rueda de prensa, señalaron: “Estamos muy entusiasmados” con esa posibilidad. Estos organoides pueden proporcionar un medio para comprender el desarrollo durante las etapas posteriores del embarazo y podrían contribuir a la investigación de anomalías congénitas".
Y precisó Mattia Gerli: «Los organoides que creamos a partir de células de líquido amniótico exhiben muchas de las funciones de los tejidos que representan, incluyendo la expresión génica y proteica. Nos permitirán estudiar lo que sucede durante el desarrollo, tanto en la salud como en la enfermedad, algo que antes no era posible. Sabemos muy poco sobre el embarazo humano tardío, así que es increíblemente emocionante abrir nuevas áreas de la medicina prenatal».
En detalle se tiene que las células madres específicas de tejido, que Gerli y sus colegas recolectaron, fueron eliminadas por el feto, como ocurre durante el embarazo. Al llevar a cabo un análisis inédito, los científicos identificaron de qué tejidos procedían y encontraron células de los pulmones, los riñones y los intestinos.
Anteriormente, los miniórganos se derivaban de células madres adultas, que se parecían más al tejido adulto o al fetal después de un aborto.
Un hecho importante es que la recolección de células del líquido amniótico elude las regulaciones sobre la extracción de células madres directamente del tejido fetal, lo que permite a estos científicos obtenerlas en la última parte del embarazo.
La legislación en el Reino Unido, marca el límite legal para interrumpir un embarazo es generalmente 22 semanas después de la concepción. Por lo que después, los científicos no pueden obtener muestras, lo que limita su capacidad para estudiar el desarrollo humano normal o las enfermedades congénitas más allá de ese punto.
Por otra parte, lo que sucede en los Estados Unidos, es que las restricciones al aborto varían según el estado. En la mayoría de los casos es legal utilizar tejido fetal para investigaciones, señaló Alta Charo, profesora emérita de derecho y bioética de la Universidad de Wisconsin, en Madison. Los Institutos Nacionales de Salud definen el tejido fetal como proveniente de un embrión o feto humano muerto después de un aborto espontáneo, aborto o muerte fetal, y el uso del del primero ha sido controvertido durante mucho tiempo.
Para examinar un uso práctico, el equipo de Reino Unido trabajó con investigadores del "KU Leuven" en Bélgica con el fin de estudiar el desarrollo de bebés con una afección llamada hernia diafragmática congénita (CDH), en la que órganos como el hígado y los intestinos se desplazan hacia el pecho debido a un agujero existente en el diafragma, ejerciendo presión sobre los pulmones e interfiriendo con el crecimiento saludable. Los pulmones no se desarrollan como deberían y alrededor de treinta por ciento de los fetos con esta afección mueren. Si los médicos detectan la hernia, pueden operar al producto cuando aún está en el útero.
Los investigadores cultivaron organoides pulmonares a partir de células de fetos con la afección antes y después del tratamiento y los compararon con organoides de fetos sanos. Los organoides de bebés con (CDH) tanto antes como después del tratamiento se compararon con los de bebés sanos para estudiar las características biológicas de cada grupo. Como se esperaba, hubo diferencias significativas en el desarrollo entre los organoides de (CDH) previos al tratamiento y los sanos. Pero los organoides en el grupo de (CDH) posterior al tratamiento estuvieron mucho más cerca de los saludables, proporcionando una estimación de la eficacia del tratamiento a nivel celular.
Imagen del modelo de la propuesta no invasiva al feto, por medio de "organoides", para mejorar sus posibilidades de sobrevivencia a pesar de presentar fallas congénitas.
Tomada de la página Webconsultas.
Aseveró Di Coppi: «Esta es la primera vez que hemos podido hacer una evaluación funcional de la condición congénita de un niño antes del nacimiento, lo cual es un gran avance para la medicina prenatal. El diagnóstico se basa normalmente en imágenes como ecografías o resonancias magnéticas y análisis genéticos. Cuando conocemos a familias con un diagnóstico prenatal, a menudo no podemos decirles mucho sobre el resultado porque cada caso es diferente. No estamos afirmando que podamos hacerlo aún, pero la capacidad de estudiar organoides prenatales funcionales es el primer paso hacia la posibilidad de ofrecer un pronóstico más detallado y, con suerte en el futuro, proporcionar tratamientos más efectivos».
Los organoides son modelos tridimensionales creados a partir de células madre humanas que pueden parecerse a tejido similar al fetal. Los métodos actuales para obtener organoides que modelen el embarazo, son obtenidos en su mayoría a partir de tejido fetal post mortem, y como ya se menciono, tienen implicaciones legales y éticas y generalmente solo están disponibles hasta las 20-22 semanas después de la concepción, lo que ha limitado la investigación sobre el desarrollo en las etapas posteriores del embarazo.
Tanto, Paolo De Coppi y Mattia Gerli, y aun sus colabores, sugieren que estos hallazgos demuestran un método alternativo para generar organoides fetales sin interrupción del embarazo que aborda preocupaciones éticas de larga data y que podría utilizarse para estudiar las etapas gestacionales posteriores, pero reconocen señalan que se necesitan estudios adicionales para validar el impacto traslacional de estos resultados antes de llegar a la clínica.



Comentarios
Publicar un comentario